Covid-19 Patienten klagen oft über einen Verlust an Geschmacks-(40-90%) und/oder Geruchssinn (ca. 40%) als erste –oft einzige- klinische Symptome (Ref. 1). Die Unfähigkeit, bestimmte, z.B. zu diagnostischen Zwecken verabreichte chemische Substanzen zu erkennen, wird als Chemosthesis bezeichnet.
Nach einer nun schon über zwei Jahre lang dauernden Beobachtungszeit von Covid-19 Patienten zeigt sich, dass die meisten Patienten mit Aneugesie und/oder Anosmie ihre Geruchs- und Geschmacksempfinden wieder voll erlangen, dass diese die Lebensqualität doch sehr stark einschränkenden Symptome aber doch bei einem beträchtlichen Prozentsatz der Betroffenen in verschiedenem Schweregrad länger erhalten bleiben und charaktertistische Leitsymptome von Long-Covid sind. Obwohl Geruchs- und Geschmackssinn funktionell eng miteinander kombiniert sind, ist über die zellulären Grundlagen der durch SARS-Cov2 Viren bedingten Beeinträchtigung des letzteren bisher erstaunlich wenig bekannt. So ist es nicht verwunderlich, daß der Verlust von Geruchs- und Geschmackssinn zeitlich mit einer Erhöhung des stark proinflammatorischen Zytokins Interleukin-6 (IL-6) im Blut zusammenfällt.
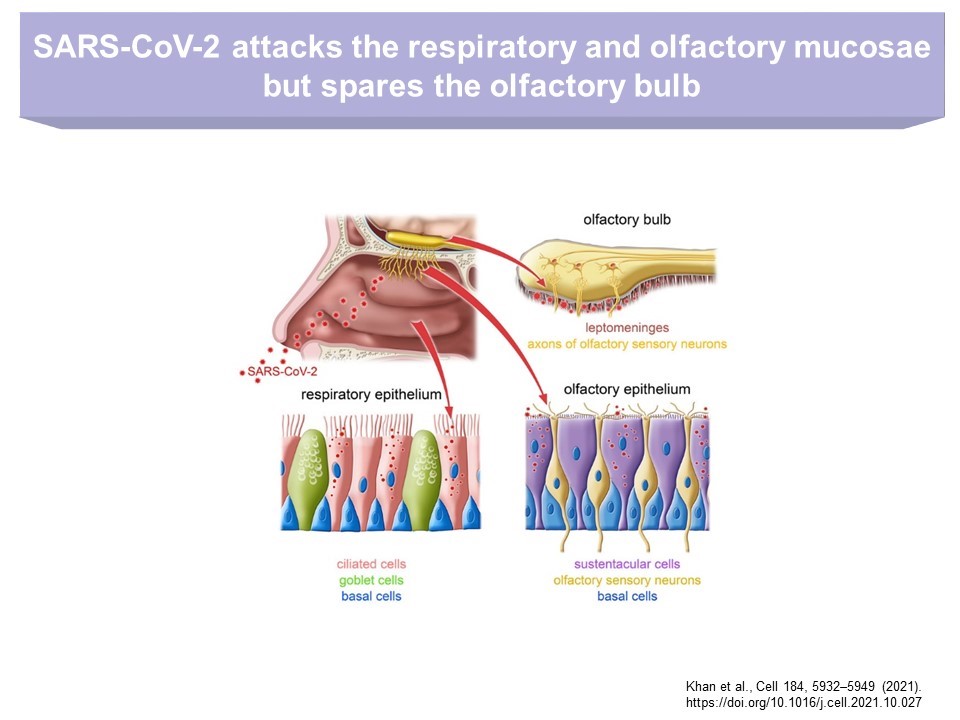
Studien zur Ursache der Anosmie haben ergeben, dass das SARS-Cov2 Virus nicht die olfaktorischen neuronalen Zellen selbst infiziert, sondern die mit diesen eng verbundenen Stützzellen (= Sustenticular-Zellen) in der Nasenschleimhaut (Ref. 2 und Abb. 1). Diese Stützzellen exprimieren an ihrer Oberfläche hohe Konzentrationen von AEC-2, dem wichtigsten Virusrezeptor und können deshalb infiziert werden (Ref. 3 und Abb.2). Olfaktorische neuronale Zellen exprimieren kein ACE-2. Die Infektion der Stützzellen führt in den neuronalen Zellen zur Schädigung durch eine mangelnde Versorgung mit Nährstoffen und damit zu Anosmie.
Auf molekularer Ebene kommt es zunächst zu einer durch die Minderversorgung der neuronalen Zellen bedingten Störung der Chromatinstruktur im Kern, ein Phänomen, das als nicht – zellautonomer Prozess (weil primär durch Ereignisse in den nicht autonomen Nachbarzellen bedingt) bezeichnet wird. Die Folge sind gestörte Übertragung der olfaktorischen Signale und – eine zunächst noch reversible Anosmie (Ref. 4).
Autopsiebefunde haben auch gezeigt, dass die Viren nicht über neuronale olfaktorische Zellen in das Gehirn (den Bulbus olfactorius) eindringen. Wie rasch erholt sich der Geruchssinn?
72 % der Covid-19 Patienten mit Anosmie erlangen ihren Geruchssinn einen Monat nach der Infektion wieder; in Bezug auf den Geschmackssinn sind es 84 % (Ref. 5). Ein Teil der restlichen Patienten erlangt die Fähigkeit zum Riechen und Schmecken in protrahierter Form schliesslich doch noch, oft werden diese Fähigkeiten aber im Gegensatz zu den Erinnerungen an die ursprünglichen sensorischen Erfahrungen, als unangenehm empfunden, ein Phänomen, das als Parosmie bezeichnet wird.
Ein geringer Prozentsatz der Patienten erlangt die Fähigkeit zum Riechen und Schmecken im Rahmen von Long-Covid gar nicht mehr. Dieser Zustand ist nicht nur physisch belastend, sondern mangels des Erkennens schädlicher Substanzen aus der Umwelt (z.B. Nahrung, Atemluft, etc.) auch potentiell gefährlich. In diesen Fällen sind die olfaktorischen neuronalen Zellen offensichtlich abgestorben.
In nicht so seltenen Fällen entwickelt sich aufgrund einer Anosmie oder Aneugesie eine Depression.
Eine therapeutische Option für Patienten mit residualen Riechfähigkeit ist das Training mit standardisierten Riech- und Geschmacksproben.
Auf lange Sicht gibt es noch einen Hoffnungsschimmer: an der Virginia Commonwealth Universität in Richmond/Virginia/USA, wird an der Entwicklung eines olfaktorischen Implantats gearbeitet, das – eingebettet in die Nasenschleimhaut – Gerüche erkennen kann und diese Informationen über elektrische Signale ins Gehirn weiterleitet (Ref. 6). Das ist aber noch Zukunftsmusik, die einen langen Atem erfordert.
Abb.1:
Referenzen:
Ref. 1:
Vavougios, G. D. (2020). Potentially irreversible olfactory and gustatory impairments in COVID-19: Indolent vs. fulminant SARS-CoV-2 neuroinfection. Brain, Behavior, and Immunity, 87, 107–108. https://doi.org/10.1016/j.bbi.2020.04.071
Ref. 2:
Khan, M., Yoo, S. J., Clijsters, M., Backaert, W., Vanstapel, A., Speleman, K., Lietaer, C., Choi, S., Hether, T. D., Marcelis, L., Nam, A., Pan, L., Reeves, J. W., van Bulck, P., Zhou, H., Bourgeois, M., Debaveye, Y., de Munter, P., Gunst, J., . . . van Gerven, L. (2021). Visualizing in deceased COVID-19 patients how SARS-CoV-2 attacks the respiratory and olfactory mucosae but spares the olfactory bulb. Cell, 184(24), 5932–5949.e15. https://doi.org/10.1016/j.cell.2021.10.027
Ref. 3:
SARS-CoV-2 infects sustentacular cells in the olfactory epithelium of COVID-19 patients. (n.d.). Max-Planck-Gesellschaft. https://www.mpg.de/17907472/corona-sense-of-smell
Ref. 4:
Zazhytska, M., et al. (2022). Non-cell-autonomous disruption of nuclear architecture as a potential cause of COVID-19-induced anosmia. Cell, 185(6), 1052–1064.e12. https://doi.org/10.1016/j.cell.2022.01.024
Ref. 5:
David, P., & Shoenfeld, Y. (2020). The Smell in COVID-19 Infection: Diagnostic Opportunities. Israel Mecial Association Journal, 22(7). https://www.ima.org.il/MedicineIMAJ/viewarticle.aspx?year=2020&month=07&page=401
Ref. 6:
Marshall, M. (2021). COVID’s toll on smell and taste: what scientists do and don’t know. Nature, 589(7842), 342–343. https://doi.org/10.1038/d41586-021-00055-6
